|
|
|
Kronisk Myeloid Leukæmi
af Jesper Stentoft
Kronisk myeloid leukæmi (CML) er en relativt sjælden leukæmiform, der med 80 årlige nye tilfælde i Danmark kun udgør 10 – 15 % af det samlede antal nydiagnosticerede leukæmier. Mænd rammes en smule hyppigere end kvinder. Gennemsnitsalderen er ca. 52 år, mens børn rammes meget sjældent af denne leukæmi. Sygdommens spontane forløb inddeles traditionelt i 3 faser: En kronisk fase af ca. 2 ½ års varighed, hvor sygdommen er let at behandle, efterfulgt af en accelerationsfase på 3 – 6 måneder, præget af tiltagende behandlingssvigt, og endelig en blastkrise af ca. 3 måneders varighed, hvor behandlingsmulighederne er meget dårlige. Blastkrisen ligner således klinisk en akut leukæmi med cytostatika-resistens.
Sygdomsbilleder der påfaldende minder om CML blev beskrevet første gang i 1847 som 2 enkelt-kasuistikker, publiceret med ganske kort mellemrum. I begge tilfælde var de beskrivende læger blevet opmærksomme på patienter med svært forstørrede milte og hvidt blod, omtrent som om det var pus. Den ene mente at det var en ekstrem infektion, mens den anden ganske tæt på moderne begreber opfattede tilstanden som en primær sygdom i blodets formede bestanddele. Som et kuriosum kan nævnes at Sherlock Holmes bøgernes forfatter, Conan Doyle, der egentlig var læge, i 1883 publicerede et tilfælde af kronisk myeloid leukæmi, hvor han med en vis succes havde anvendt arsenik til behandling.
I 1950’erne tiltog interessen for menneskets kromosomer, og der blev udviklet metoder til at undersøge dem nærmere i mikroskop. Dette førte til at 2 amerikanske læger fra Philadelphia i 1960 kunne offentliggøre, at de havde fundet den samme kromosomforandring i 7 forskellige tilfælde af CML. De troede egentlig at det var et nyt lille kromosom, og i optimisme kaldte man det Philadelphia-kromosomet, Ph-1.
Talrækken blev dog aldrig længere, og i 1973 kom forklaringen: Nyudviklede farvemetoder demonstrerede, at det var et kromosom, der havde udgangspunkt i normale. Der var blot sket en udveksling af materiale mellem kromosom 9 og kromosom 22. Der hvor de to kromosomer stødte sammen, opstod så et nyt gen. Efterfølgende fandt man ud af at dette gen gav leukæmicellen et hyperaktivt energimolekyle. Det kaldes bcr-abl og er – med et teknisk begreb – en tyrosinkinase.
Figur 1. Kromosomundersøgelse med Philadelphia-kromosom. Til højre en skematisk tegning af de involverede kromosomer
Det næste behandlingsmæssige fremskridt skete i slutningen af 1970’erne, da man begyndte at udføre knoglemarvstransplantationer på leukæmipatienter. Selvom det kun var få patienter, var selve den kendsgerning at det uafvendelige forløb trods alt kunne afbødes af meget stor betydning. Kort efter kom de første opmuntrende resultater med interferon-behandling. En lille gruppe patienter genvandt deres normale blodproduktion, samtidig med at man ikke kunne spore rester af sygdommen med de daværende teknikker. Desværre er bivirkningerne meget store.
Det helt store gennembrud i behandling skete i 1998, da man begyndte afprøvning af stoffet imatinib (Glivec®), som er et lille molekyle der blokerer tyrosinkinasen bcr-abl.
Der kom hurtigt opsigtsvækkende resultater: Selv ved blastkrise kunne man hæmme sygdommen så meget at der igen kom normal blodproduktion, og bivirkningerne var små. Da imatinib blev registreret i slutningen af 2001 begyndte en ny æra, hvor to ud af tre nye patienter opnår helt normal blodproduktion og et stabilt niveau med en minimal mængde af sygdom, som ser ud til at ligge stille år efter år. Hvor det før var meget sjældent at møde en patient, der havde været syg i 5 år, er det i dag en hverdagsagtig foreteelse. Til gengæld er blastkriserne meget sjældne, og personalet på de stationære sengeafsnit ser næsten aldrig CML patienter mere. Den typiske patient bliver n kontrolleret fire gange årlig med en enkelt blodprøve, hvor man med den ultrafølsomme PCR teknik bekræfter at sygdommen fortsat er på minimalt niveau.
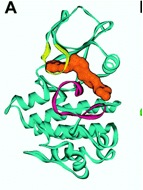
Figur 2. Imatinib-molekylet (rødt) placeret i bcr-abl tyrosinkinasen (turkis), medførende hæmning.
I kølvandet på imatinib er der tilmed udviklet nye hæmmere af tyrosinkinasen bcr-abl, der har en stærkere binding til kinasen. Disse såkaldte anden generations hæmmere er allerede registreret til brug i de tilfælde, hvor imatinib ikke giver tilfredsstillende resultater, eller hvor bivirkningerne er for store og giver dermed yderligere bidrag til de gode samlede resultater. Producenterne har en naturlig interesse i at undersøge om de nye stoffer skal afløse imatinib som første valg ved CML, men resultaterne findes endnu ikke.
Situationen i dag er altså at CML patienter skal være i vedvarende medicinsk behandling. Et mindre antal patienter har af forskellige årsager fået afbrudt imatinib behandling, men det viser sig at sygdomsaktiviteten tiltager meget hurtigt efter behandlingens ophør. Den ultimative vision er derfor at tilføje et nyt behandlingselement, der kan fjerne de sidste små sygdomsrester. Her er forskningen stadig meget på bar bund.
For de patienter som har utilfredsstillende effekt af tyrosinkinase hæmmerne, er knoglemarvstransplantation stadig en mulighed. Udviklingen af transplantationerne medfører at flere patienter (især ældre) kan behandles, samtidig med at komplikationerne kan afbødes mere effektivt.
Nationale og Internationale Samarbejdsrelationer Nationale og internationale samarbejdsrelationer, herunder igangværende protokoller indenfor CML området indgår i Dansk Studiegruppe for Kroniske Myeloide Sygdomme, hvor der samarbejdes med hensyn til diagnostiske og behandlingsmæssige forhold. Der er blandt andet udgivet og revideret anbefalinger for behandling, som er en tillempning af internationale anbefalinger til danske forhold. Der er samtidig samarbejdsrelationer med transplantationsudvalget under Dansk Hæmatologisk Selskab med hensyn til integration af stamcelletransplantationerne i det samlede behandlingskoncept.
De hæmatologiske afdelinger i Danmark har i mange år samarbejdet på nordisk plan i Nordic CML Study Group, der har udviklet sig fra en interessegruppe til en forskningsaktiv studiegruppe, der har kunnet bidrage både med egne studier og samarbejdsstudier i europæiske relationer. Aktuelt er gruppen ved at lancere studiet NordCML006, der stiler mod at belyse ændringerne inden for forskellige undertyper af leukæmiceller ved to forskellige tyrosinkinaseinhibitorer. NordCML002 er rapporteret ved to internationale kongresser i 2008. NordCML003 er netop lukket for inklusion. NordCML004 måtte opgives i 2008 på grund af dårlig rekruttering. NordCML005 blev kun åbnet i Finland.
Det europæiske netværk European LeukemiaNet er åbent for interesserede hæmatologer. I CML området bidrager Danmark især inden for diagnostik, idet der i Århus udvikles software til registrering og svarafgivelse af ultrasensitive analyser (kvantitativ PCR (RQ-PCR)). Samtidig er Immunhæmatologisk laboratorium ved Hæmatologisk Afdeling i Århus blevet kalibreret mod den europæiske standard for bcr-abl og kan videre-kalibrere andre danske laboratorier, sådan at danske CML patienter kan få deres sygdomsrester målt på en international skala.
Under ELN findes desuden organisationen EUTOS, som arbejder for forbedring af CML behandling på områderne standardisering, plasma-koncentrationsmåling, registrering og vidensformidling. Der er aktive danske læger fra DSKMS i alle grene.
Medicinalindustrien er meget forskningsaktiv på CML-området, og der er jævnlig firma-sponsorerede kliniske studier i form af multicenterstudier. Det vil typisk dreje sig protokoller der rekrutterer i kortere perioder, og hvor der kun indgår et mindre antal danske patienter. Selvom det formentlig er mere kostbart for firmaerne i forhold til at rekruttere i større nationer, er der fortsat interesse for at iværksætte disse studier. På den måde har danske læger tidligt erfaring med de nyeste behandlinger, hvilket er en fordel for patienterne. |
|
|